Когда будут лечить нервно мышечные заболевания. Нервно-мышечные заболевания. Симптомы оссифицирующего миозита
Оссифицирующий миозит
Оссифицирующий миозит – это группа болезней, поражающих соединительную ткань.
Выделяют три подтипа оссифицирующего миозита:
Каждая из этих разновидностей миозита имеет определенные симптомы, отличается характером течения и степенью тяжести. Установлено, что чаще всего от оссифицирующего миозита страдают мужчины в возрасте от 30 до 40 лет.
Симптомы оссифицирующего миозита
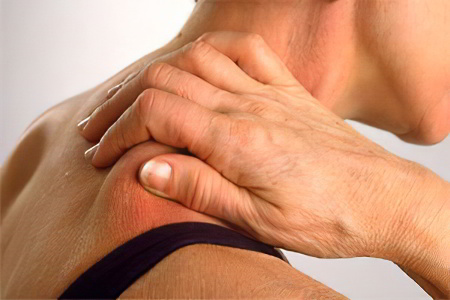
Симптомы оссифицирующего миозита будут различаться в зависимости от формы болезни:
Симптомы травматического оссифицирующего миозита. Заболевание может манифестировать спустя несколько месяцев и даже спустя год после полученной травмы. Нередко наблюдается скрытое течение болезни с незначительными болями, которым люди не придают значения.
Обращаться за врачебной помощью пациенты начинают чаще всего после обнаружения плотного твердого подкожного образования, которое причиняет дискомфорт. Чем ближе к поверхности располагается участок окостенения, тем сильнее будут боли.
Нарастание мышечной слабости для этой разновидности миозита не характерно, отсутствуют общие симптомы миозита, такие как: боль, похудание, лихорадка, снижение веса.
Симптомы прогрессирующего оссифицирующего миозита . Это заболевание также называют оссифицирующей фибродистрофией, болезнью Мюнхмайера, опухолью Стернера. Это наиболее редкая форма миозита, которая характеризуется частыми рецидивами.
Болезнь выражается в появлении на теле участков окостенения. Они формируются из соединительной ткани межмышечных прослоек, сухожилий и связок.
Появление участков припухлостей в районе шеи, спины, плечевых мышц.
Участки склонны к формированию отеков. Часто наблюдается их покраснение, гипертермия, местная болезненность. Возможно повышение температуры тела.
Со временем припухлости становятся менее плотными, а мышца затвердевает.
Не все участки склонны к окостенению, но болезнь, несмотря на это, продолжает прогрессировать.
По мере развития миозита, присоединяются мышечные атрофии, видоизменяется походка человека, страдает его внешний вид (голова наклонена вперед, мимика нарушена).
Болезнь влечет за собой нарушение функции жевания, что приводит к проблемам в питании. Происходят деформации грудной клетки, что способствует развитию пневмонии и иных легочных болезней.
Оссификаты могут формироваться в скелетной мускулатуре, в жировой ткани, в сухожилиях, в связках и в суставных капсулах.
Симптомы трофоневрологического миозита. Оссификаты при данной разновидности болезни образуются рядом с суставами и костями по всему скелету. Исключение составляют лишь кости черепа. Для образований характерна симметричность, преимущественно они располагаются в близлежащих к телу отделах конечностей.
Симптомы, указывающие на манифестацию трофоневрологического оссифицирующего миозита, следующие:
Уплотнение тканей, их отечность.
Гиперемия зоны воспаления, местное повышение температуры тела.
Кожа становится глянцевой, малоподвижной, либо, напротив, утолщается и склерозируется.
В прилегающих суставах нарушается подвижность, возможна их деформация.
Форму образования могут иметь разнообразную: встречаются оссификаты игольчатые, пластинчатые, трубчатые, ветвистые, в форме арок и т. д. Такие формирования не озлокачествляются и не несут угрозы для жизни человека. Возможен их регресс, либо сохранение в той форме, в которой они появились изначально.
Причины оссифицирующего миозита
Причины оссифицирующего миозита также зависят от формы болезни:
Причины травматического оссифицирующего миозита. Этот вид миозита возникает в результате однократной или хронически получаемой травмы. Это может быть вывих, перелом, проникающее ранение, растяжение и пр. В результате травмы происходит кровоизлияние в мышечную ткань. Если кровь не распадается полностью за 10 дней, то на этом месте начинает постепенно формироваться участок окостенения, который и приводит к развитию воспаления, а затем участка окостенения.
Причины прогрессирующего оссифицирующего миозита. Ведущей причиной развития, прогрессирующего оссифицирующего миозита ученые называют наследственность. Считается, что нарушения костеобразовательной функции происходит еще во время формирования эмбриона. Заболевание дебютирует в детском возрасте. Поэтому врачи все увереннее утверждают, что генетическая предрасположенность является ведущей причиной развития болезни. Эта форма миозита является достаточно редкой и поражает 1 человека из 2 млн.
Причины трофоневрологического оссифицирующего миозита. Ученые считают причиной развития данного вида миозита сдвиги в физиологических процессах, отвечающих за денервирование мышц. Предположительно, эти сдвиги возникают на фоне остеомиелита, при пролежнях, по причине рожистого воспаления. Не исключена роль острого цистита с формированием камней в мочевом пузыре. Если место поражения дополнительно травмируется, то риск развития трофоневрологического миозита возрастает.
Лечение оссифицирующего миозита

Лечение оссифицирующего миозита напрямую связано с этиологией заболевания:
Лечение травматического оссифицирующего травматического миозита. Имеются убедительные доказательства того, что данный вид миозита никак не реагирует на консервативную терапию. В связи с этим, врачи рекомендуют придерживаться выжидательной позиции. Следует дождаться окончания процесса оссификации и определить, влияет ли образование на качество жизни пациента. Если ответ положительный, то необходимо удалять его хирургическим путем.
Показаниями к оперативному вмешательству являются:
Пережатие крупных нервов или сосудов.
Нарушение функционирования располагающихся в непосредственной близости суставов.
Хроническая травматизация мышцы.
Как правило, после удаления оссификата, рецидивов болезни не возникает.
Лечение прогрессирующего оссифицирующего миозита. При этой разновидности миозита хирургическое вмешательство является прямым противопоказанием, так как грозит еще большим разрастанием оссификатов.
Для терапии прогрессирующего оссифицирующего миозита внутривенно вводят этилендиаминтетрауксусную кислоту, используют биофосфаты, йодистый калий, витамины группы А, С, В, а также биостимуляторы. Внутримышечные инъекции нежелательны, так как способствуют формированию новых очагов.
Из физиотерапевтических методов используют электрофорез с калий-йодом, УЗ, йодо-бромные ванны, выполнение комплекса ЛФК.
Прогноз на выздоровление неблагоприятный, продолжительность жизни таких больных варьируется. Гибель наступает по причине легочной инфильтрации, либо из-за истощения на фоне окостеневания глотательных и жевательных мышц.
Лечение трофоневрологического оссифицирующего миозита. Терапия этой формы миозита тесно переплетается с терапией нервных расстройств. Если качество жизни больного в результате формирования оссификатов нарушается, то их нужно убирать хирургическим путем. Показания для проведения операции аналогичны показаниям при травматическом миозите. Прогноз для жизни благоприятный.

О враче: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Оссифицирующий миозит
Медицинский эксперт статьи

Оссифицирующий миозит – это патологический недуг поражающие мышечные ткани. Рассмотрим причины болезни, симптомы, диагностику и лечение.
Миозит представляет группу воспалительных заболеваний, поражающих скелетные мышцы. Основной симптом патологии – это локализованные боли в мышце, которые усиливаются при движении и прощупывании. Оссифицирующий миозит это частичное окостенение мышцы. Болезнь является редкой формой полимиозита, который развивается после травм, растяжений и разрывов связок, переломов и вывихов. Миозит может развиваться на фоне фибромиозита, то есть при замещении поврежденных мышечных волокон соединительной тканью.
Основные формы миозитов:
- Оссифицирующий – возникает после травм, но может быть и врожденным, характеризуется отложением кальцинатов в мышцах.
- Полимиозит – воспалительное заболевание мышц, вызванное цитомегаловирусом и вирусом Коксаки.
- Инфекционный (негнойный) – возникает при бактериальных и вирусных поражениях, венерических заболеваниях.
- Гнойный – может появиться в результате хронического остеомиелита или септикопиемии.
- Дерматомиозит – поражению подвержены не только мышечные ткани, но и кожный покров.
- Паразитарный – возникает при токсико-аллергической реакции организма на паразитарное инфицирование.
Оссифицирующий миозит вызывает деформацию конечностей, и появление сильных болей, что приводит к снижению подвижности. Кроме этого происходит уплотнение участков мышц. На начальных стадиях патология провоцирует воспалительный процесс в мышце, из-за чего появляется отечность, покраснение кожи и болезненные ощущения. Через время рубец окостеневает и приводит к уплотнению. При попытках пальпации можно обнаружить довольно твердые участки, которые не отличаются от кости. Именно эти участи деформируют конечность из-за срастания с костями.
Как правило, оссификация возникает в мышцах бедра и плечевых мышцах. При патологии плечевой мышцы движения в локтевом суставе ограничиваются до полного обездвиживания. При поражении средней головки четырехглавой мышцы бедра деформации подвергается коленный сустав.
Оссифицирующий миозит имеет несколько форм, рассмотрим каждую из них:
- Травматический – данная форма характеризуется быстрым прогрессированием и образованием твердого компонента внутри мышцы, который при биопсии принимают за саркому. Именно из-за ошибок в процессе диагностики и лечения заболевание вызывает ряд серьезных осложнений.
- Трофоневротический – развивается из-за травматизации крупных нервных стволов. Как правило, поражает коленный и тазобедренный суставы.
- Прогрессирующий миозит – может начать развиваться еще в период внутриутробного формирования плода, но проявляет себя на первом году жизни ребенка. Чаще всего возникает у мальчиков. Вызывает скованность мышц, ограничение движений и изменения осанки.
 [1], [2], [3], [4], [5], [6], [7], [8]
[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины оссифицирующего миозита
Причины оссифицирующего миозита кроются в патологических физиологических процессах денервирования мышечных волокон. Заболевание может развиваться из-за воздействия различного рода токсических веществ. Токсический миозит появляется при алкоголизме и наркотической зависимости. Прием определенных медикаментов, также способен вызвать нестойкое поражение мышц. Но точный патогенез заболевания не известен. Оссификаты могут образовываться в течение нескольких недель, а то и лет.
Очень часто болезнь возникает на фоне остеомиелита, рожистого воспаления кожи, цистита с камнями в мочевом пузыре. Различные вирусные заболевания, бактериальные и грибковые инфекции, также провоцируют миозит. Миозиты средней и легкой степени тяжести возникают после различных травм, переохлаждения, мышечных судорог, интенсивных физических нагрузок. Риск развития миозита возникает у людей определенных профессия – музыкантов, водителей, операторов ПК. Длительные нагрузки на определенные группы мышц и неудобное положение тела провоцируют патологию.
 [9], [10], [11], [12], [13], [14]
[9], [10], [11], [12], [13], [14]
Симптомы оссифицирующего миозита
Симптомы оссифицирующего миозита имеют нарастающий характер. Зачастую заболевание возникает у молодых мужчин и в 50% случаев из-за травм и механических повреждений. Очаги воспаления локализуются в скелетной мускулатуре, преимущество в ее глубоких отделах. Реже воспалительный процесс начинается вблизи надкостницы. Как правило, оссифицирующий миозит поражает бедра, ягодицы, верхние и нижние конечности, область плеч.
Рассмотрим основные симптомы, которые проявляются по мере прогрессирования заболевания:
- На пораженной поверхности возникает мягкая припухлость, которая при пальпации по консистенции напоминает тесто.
- Через время пораженные ткани начинают уплотняться из-за оссификации. Как правило, в этот период болезнь выявляют и начинают лечение.
- Узел оссификации окружен мышечными массами, которые из-за дегенеративных процессов стали похожи на желе. Возможно разрастание фиброзной ткани и замещение узла сформированной костью, пронизанной фиброзной тканью и кистами.
Клиническая картина заболевания полностью зависит от характера повреждения, вызвавшего миозит. Если повреждены сосуды и травма серьезная, то симптоматика прогрессирующая. В течение месяца на поврежденной конечности появляется отечность и болезненность, которые указывают на воспалительный процесс. В этом случае больного ждет хирургическое вмешательство в первые месяцы после выявления патологии. Если оссифицирующий миозит появляется на фоне вторичных микротравм, то недуг протекает бессимптомно, единственная жалоба пациента – это небольшая припухлость в очаге поражения.
Где болит?
Что беспокоит?
Оссифицирующий травматический миозит
Оссифицирующий травматический миозит представляет собой внескелетное окостенение мышечных тканей после перенесенных травм. Недуг возникает из-за острых и хронических повреждений, то есть в результате вывихов, ушибов, растяжений, переломов, часто повторяющейся незначительной травматизации (у спортсменов и людей определенных профессий).
Оссификации подвержены плечевые мышцы (из-за задних вывихов предплечья), а также приводящая и четырехглавая мышцы бедра, средняя ягодичная мышца. Данная патология очень часто появляется у футболистов на наружной поверхности бедра из-за ушибов. Реже оссифицирующий травматический миозит образуется в плечевом поясе, мышцах голени и предплечья. Регулярное вправление вывихов, травматические операции и ряд других причин, способствуют развитию оссифицирующего миозита.
- Первые симптомы появляются через 2-3 недели после травмы. В области поврежденной мышцы нарастают болезненные ощущения, отечность и заметно растущее уплотнение. Через 1-2 месяца уплотнение превращается в кость и болевые ощущения стихают. Поскольку новая сформировавшаяся кость находится вблизи сустава, она ограничивает в нем движения. В некоторых случаях окостенение мышц протекает одновременно с окостенением других тканей, что может стать причиной анкилоза.
- Выявление травматической формы заболевания представляет собой дифференцированную диагностику. Патологию мышечной ткани необходимо отделить от возможного окостенения капсулы сустава и связок, гематом, патологий нетравматического происхождения, фибром, синовиом и других заболеваний.
- Лечение любых травм начинается с иммобилизации поврежденной конечности и наложения гипсовой повязки на 10 дней. Это необходимо для того, чтобы не допустить развития оссифицирующего миозита. Если этого не сделать, то через 1-3 месяца после травмы начнется окостенение и консервативное лечение не поможет. В этом случае больного ждет хирургическое вмешательство, и полное удаление образовавшейся кости вместе с капсулой. Прогноз травматической формы миозита благоприятный, так как недуг не вызывает необратимых нарушений движения суставов.
Прогрессирующий оссифицирующий миозит
Прогрессирующий оссифицирующий миозит – это заболевание наследственного характера, то есть врожденное. Недуг характеризуется длительным прогрессирующим течением, которое влечет за собой нарушения в работе опорно-двигательного аппарата и может привести к инвалидизации пациентов даже детского возраста.
Синдром Мюнхмейера или прогрессирующий оссифицирующий миозит чаще всего диагностируют у пациентов мужского пола. Симптомы болезни могут проявиться сразу после рождения или в раннем возрасте, вызывая постепенное окостенение мышечных тканей. При пальпации поврежденных участков ощущается плотность ткани, но болезненных ощущений не возникает. Миозит приводит к неестественному положению тела, ограничивает движения суставов или полностью обездвиживает их.
- Лечение не приносит должной эффективности. Но существует ряд рекомендаций, которые не дают заболеванию прогрессировать. Пациентам необходимо соблюдать специальную диету с минимальным содержанием кальция в еде. Что касается оперативного вмешательства, то многие врачи считают это бессмысленным, а в некоторых случаях и опасным, так как операция может спровоцировать рост оссификат.
- Если болезнь имеет неосложненное течение, для лечения применяют противовоспалительные и десенсибилизирующие средства, различные биостимуляторы и витамины. При осложненной форме миозита терапия проводится гормональными препаратами и стероидами. Немало важное правило лечения – это отказ от любых внутримышечных инъекций, так как они могут стать новыми очагами оссификации.
Оссифицирующий миозит бедра
Оссифицирующий миозит бедра это патологический процесс, который вызывает потеряю эластичности мышечных тканей. Заболевание имеет длительное прогрессирующее течение, то есть оссификаты формируются в течение нескольких месяцев и могут не давать о себе знать. Различные травмы, вывихи и растяжения вызывают повреждение мышечных волокон и миозит. На сегодняшний день выделяют три формы оссифицирующего миозита бедра:
- Оссификат соединен с предлежащей костью бедра с помощью перемычки.
- Периостальная форма – оссификат контактирует с бедренной костью.
- Оссификат имеет широкое основание, а часть эктопической кости выступает в толщу четырехглавой мышцы.
Чаще всего объем поражения ограничен средней третью бедра, но может распространяться до проксимальной трети. Диагностируют заболевания через пару недель, а то и месяц после перенесенной травмы. Больной жалуется на припухлость, которая становится болезненной, а кожа над ней горячей на ощупь. Для диагностики используют рентгенологическое исследование, которое показывает степень деформации мышечных тканей и костей бедра.
Если заболевание выявлено на ранней стадии, то лечение представляет собой иммобилизацию сустава и консервативную терапию. Но даже при сложных формах оссифицирующего миозита бедра хирургическое лечение не проводится. Вся терапия сводится к приему лекарственных препаратов и физиопроцедурам.
Нервно-мышечные заболевания: этимология, классификация, симптомы и лечение
Нервно-мышечные заболевания (НМЗ) – одна из самых многочисленных групп наследственных заболеваний, характеризующаяся нарушением функций произвольной мускулатуры, снижением или утратой контроля за движениями. Возникновение этих заболеваний обусловлено дефектом эмбрионального развития или генетически детерминированной патологией.
Характерным проявлением наследственных нервно-мышечных заболеваний является атаксия – расстройство координации движений, нарушение моторики. При статической атаксии нарушается равновесие в состоянии стоя, при динамической – координация во время движения.
Для нервно-мышечных заболеваний характерны следующие симптомы: слабость, атрофия мышц, самопроизвольные мышечные подёргивания, спазмы, онемение и т.п. При нарушении нервно-мышечных соединений у больных может наблюдаться опущение век, двоение в глазах, и ещё ряд проявлений ослабевания мышц, которые в течение дня только усиливаются. В отдельных случаях возможны нарушение глотательной функции и дыхания.
Классификация нервно-мышечных заболеваний
Нервно-мышечные заболевания можно отнести к четырем основным группам в зависимости от места локации:
- мышц;
- нервно-мышечных окончаний;
- периферических нервов;
- двигательного нейрона.
По виду и типу нарушений их разделяют на следующие основные группы:
- первичные прогрессирующие мышечные дистрофии (миопатии);
- вторичные прогрессирующие мышечные дистрофии;
- врожденные не прогрессирующие миопатии;
- миотонии;
- наследственные пароксизмальные миоплегии.

Миопатия
Термин миопатия (миодистрофия) объединяет достаточно большую группу заболеваний, которые объединены общим признаком: первичным поражением мышечной ткани. Развитие миопатии могут спровоцировать различные факторы: наследственность, вирусное поражение, нарушение обмена веществ и ряд других.
К воспалительным миопатиям (миозитам) относятся заболевания, вызванные воспалительным процессом. Они развиваются в результате аутоиммунных нарушений и могут сопровождаться другими заболеваниями аналогичной природы. Это дерамтомизит, полимиозит, миозит с различными включениями.
Митохондриальные миопатии. Причиной возникновения заболевания являются структурные или биохимические митохондрии. К этому типу заболеваний относятся:
- синдром Кернса-Сайре;
- митохондриальная энцефаломиопатия;
- миоклонус эпилепсия с «разорванными красными волокнами».
Помимо этих заболеваний, существует ещё ряд редко встречающихся видов миопатий, поражающих центральный стержень, эндокринную систему и т.д.
При активном течении миопатия может привести к инвалидности и дальнейшему обездвиживанию больного.

Вторичные прогрессирующие мышечные дистрофии
Заболевание связано с нарушением работы периферических нервов, нарушением снабжения органов и тканей нервными клетками. В результате происходит дистрофия мышц.
Различают три вида вторичной прогрессирующей мышечной дистрофии: врождённую, раннюю детскую и позднюю. В каждом случае болезнь протекает с большей или меньшей степенью агрессии. Для людей с таким диагнозом средняя продолжительность жизни составляет от 9 до 30 лет.

Врождённые не прогрессирующие миопатии
К ним относятся наследственные не прогрессирующие или слабо прогрессирующие заболевания мышц, диагностированные во внутриутробный период или сразу поле рождения младенца. Основной признак – гипотония мышц с явно выраженной слабостью. Это заболевание иначе называют «синдром вялого ребёнка», что точно характеризует его состояние.
В большинстве случаев поражается область нижних конечностей, реже – верхних, в исключительных случаях встречается поражение краниальной мускулатуры – нарушение мимики, движения глаз.
В процессе развития и роста ребёнка отмечаются проблемы с моторикой, дети часто падают, поздно начинают сидеть и ходить, не могут бегать и прыгать. При этом нет нарушений интеллекта. К сожалению, этот тип миопатий неизлечим.

Симптомы
При всех видах миопатий основным симптомом является слабость мышц. Чаще всего поражениям подвержены мышцы плечевого пояса, бедер, области таза, плечи. Для каждого типа характерно поражение конкретной группы мышц, что важно учитывать при диагностике. Поражение происходит симметрично, поэтому он способен производить действия поэтапно, постепенно включая в работу различные участки.
 При поражении ног и области таза, для того, чтобы встать с пола нужно сначала опереться руками о пол, встать на колени, взяться за опору и после этого больной может сесть на стул или кровать. Самостоятельно, не прибегая к помощи рук, он встать не сможет.
При поражении ног и области таза, для того, чтобы встать с пола нужно сначала опереться руками о пол, встать на колени, взяться за опору и после этого больной может сесть на стул или кровать. Самостоятельно, не прибегая к помощи рук, он встать не сможет.
При миопатии реже всего встречаются случаи поражения мышц лица. Это птоз (опущение верхнего века), опускается верхняя губа. Возникают проблемы с речью, вызванные нарушением артикуляции, возможно нарушение глотательной функции.
Большинство миопатий протекают с практически одинаковыми признаками. С течением времени происходит атрофия мышечной ткани, на фоне которой активно разрастается соединительная. Визуально это выглядит как натренированные мышцы – т.н. псевдогипертрофия. В самих суставах происходит формирование контрактуры, стягивается мышечно-сухожильное волокно. В результате появляются болевые ощущения и происходит ограничение подвижности сустава.
Миоплегия
Как и миопатии, это наследственные нервно-мышечные заболевания, для которых характерны приступы мышечной слабости или паралича конечностей. Различают следующие разновидности миоплегий:
- гипокалиемическую;
- гиперкалиемическую;
- нормокалиемическую.
Приступ миоплегии вызывается перераспределением калия в организме – происходит его резкое уменьшение в межклеточной жидкости и плазме, и увеличение (переизбыток) в клетках. В мышечных клетках происходит нарушение поляризации мембран, происходит изменение электролитических свойств мышц. Во время приступа у больного возникает резкая слабость конечностей или туловища, возможны проявления в глотке, гортани, воздействие на дыхательные пути. Это может привести к летальному исходу.

Миастения
Заболеванию чаще всего подвержены женщины (2/3 от общего количества больных). Миастения имеет две формы – врождённую и приобретённую. При этом заболевании происходит нарушение передачи нервных импульсов, в результате чего возникает слабость в поперечнополосатых мышцах.
Заболевание связано с изменением функций нервно-мышечной системы. Слабеющие мышцы воздействуют на нормальную работу органов:у больного могут быть постоянно полузакрыты веки, происходит нарушение мочеиспускания, возникают трудности при жевании, ходьбе. В результате болезнь может привести к инвалидности и даже смерти.

Болезни двигательного нейрона (БДН)
Для болезней двигательного нейрона характерно поражение двигательных нейронов головного и спинного мозга. Постепенное отмирание клеток влияет на функцию мышц: они постепенно ослабевают, а зона поражения увеличивается.
 Нейроны головного мозга, отвечающие за движение, расположены в коре головного мозга. Их ответвления – аксоны – спускаются в область спинного мозга, где и происходит контакт с нейронами этого отдела. Этот процесс называют синапсом. В результате нейрон головного мозга выделяет особое химическое вещество (медиатор), передающий сигнал нейронам спинного мозга. Эти сигналы отвечают за сокращение мышц различных отделов: шейного, грудного, бульбарного, поясничного отделов.
Нейроны головного мозга, отвечающие за движение, расположены в коре головного мозга. Их ответвления – аксоны – спускаются в область спинного мозга, где и происходит контакт с нейронами этого отдела. Этот процесс называют синапсом. В результате нейрон головного мозга выделяет особое химическое вещество (медиатор), передающий сигнал нейронам спинного мозга. Эти сигналы отвечают за сокращение мышц различных отделов: шейного, грудного, бульбарного, поясничного отделов.
В зависимости от выраженности повреждения нейронов и их локализации выделяют несколько видов БНД. Во многом проявления заболеваний одинаковы, но по мере прогрессирования болезни разница становится всё существеннее.
Выделяют несколько различных видов БНД:
Боковой амиотрофический склероз
Это один из четырёх основных видов болезни двигательного нейрона. Она встречается у 85% пациентов, у которых диагностировано заболевание двигательного нейрона. Областью поражения могут быть как нейроны головного мозга, так и спинного. В результате происходит атрофия мышц и их спастичность.
 При БАС отмечается слабость и нарастающая усталость в конечностях. У некоторых людей отмечается слабость в ногах во время ходьбы и слабость в руках, при которой невозможно удержать в руках вещи.
При БАС отмечается слабость и нарастающая усталость в конечностях. У некоторых людей отмечается слабость в ногах во время ходьбы и слабость в руках, при которой невозможно удержать в руках вещи.
В большинстве случаев заболевание диагностируется в возрасте до 40 лет, при этом заболевание абсолютно не затрагивает интеллект. Прогноз для больного, которому поставлен диагноз БАС не самый благоприятный – от 2 до 5 лет. Но встречаются и исключения: наиболее известный из всех человек, который прожил с этим диагнозом более 50 лет – профессор Стивен Хокинг.
Прогрессирующий бульбарный паралич
Связан с нарушением речи и глотания. Прогноз с момента постановки диагноза составляет до трёх лет с момента постановки диагноза;
Первичный литеральный склероз
Затрагивает только нейроны головного мозга и поражает нижние конечности. В редких случаях сопровождается нарушениями движений рук или проблемами с речью. В более поздних стадиях может перейти в БАС.

Прогрессирующая мышечная атрофия
Возникает при поражении двигательных нейронов спинного мозга. Первые проявления выражаются в слабости рук. Прогноз по этому заболеванию составляет от 5 до 10 лет.
Диагностика
Для установления точного диагноза важно провести следующие исследования:
- биохимические. Определение мышечных ферментов, прежде всего креатинфосфокиназа (КФК). Определяется уровень миоглобина и альдолазы;
- электрофизиологические. Электромиография (ЭМГ) и электронейромиография (ЭНМГ) помогают в дифференцировании первичной и вторичной миопатией. Они также помогают выявить, что страдает первично – спинной мозг или периферический нерв;
- паталогоморфологические. Заключаются в проведении мышечной биопсии. Изучение материала также помогает дифференцировать первичную или вторичную миопатию. Определение уровня содержания дистрофина даёт возможность отличить миопатию Дюшена от миодистрофии Беккера, что важно для назначения правильного лечения;
- ДНК-диагностика.Исследование ДНК-лейкоцита позволяет выявить наследственные заболевания у 70 % больных.

Лечение нервно-мышечных заболеваний
При постановке одного из диагнозов, относящихся к нервно-мышечным заболеваниям, в каждом конкретном случае лечение подбирается индивидуально, с учётом всех полученных анализов. Пациент и его близкие изначально должны понимать, что это длительный и очень сложный процесс, требующий больших финансовых затрат.
Трудности назначения лечения связаны ещё и с тем, что не всегда возможно точно определить первичный дефект метаболизма. При этом заболевание постоянно прогрессирует, а значит, лечение в первую очередь должно быть направлено на замедление развития болезни. Это поможет сохранить возможность больного к самообслуживанию и повлиять на качество его жизни.
Методы лечения нервно-мышечных заболеваний
- Коррекция метаболизма скелетной мускулатуры. Назначаются препараты, стимулирующие метаболизм, препараты калия, комплексы витаминов, анболические стероиды;
- Стимуляция сигментарного аппарата. Нейростимуляция, миостимуляция, рефлексотерапия, бальнеотерапия, занятие лечебной физкультуры (упражнения и нагрузка подбираются индивидуально);
- Коррекция кровотока. Различные виды массажа, тепловые процедуры на определённые участки, оксигенобаротерапия;
- Соблюдение диеты и парентеральное питание для обеспечения организма всеми необходимыми питательными веществами – белком, солями калия, витаминами нужной группы;
- Корректирующие занятия у ортопеда. Коррекция контрактур, деформаций грудной клетки и позвоночника и т.п.
На сегодня не придумано лекарство, от приёма которого любой человек в один миг станет абсолютно здоровым. При всей сложности ситуации, для пациента с нервно-мышечным заболеванием важно продолжать максимально качественную жизнь. Пример Хокинга, который более 50 лет был прикован к инвалидному креслу, но продолжал проводить исследования, говорит о том, что болезнь не повод сдаваться.
Источники:
http://www.ayzdorov.ru/lechenie_miozit_ossifi.php
http://ilive.com.ua/health/ossificiruyushchiy-miozit_109438i15950.html
http://onevrologii.ru/nervno-myshechnye-patologii/nervno-myshechnye-zabolevaniya



