Можно ли заниматься йогой при обострении радикулита. Пояснично-Крестцовый Радикулит — Лечение Йогой. Нестероидные противовоспалительные мази
Первая помощь и лечение при обострении радикулита
Причины обострения

Радикулит редко возникает первично, обычно обострение появляется на фоне другого заболевания, чаще всего остеохондроза. Течение заболевания обычно волнообразное: период ремиссии, то есть отсутствия симптомов, может резко смениться на период обострения. Острый радикулит могут спровоцировать различные факторы:
- резкие движения, изменяющие положение позвонков. Например, повороты спины или головы;
- травмы в области поясницы или шеи;
- спазмы и напряжения мышц спины;
- беременность или резкий набор веса;
- переохлаждение и инфекционные заболевания.
Воздействие определенного фактора вызывает защемление нервного корешка, вследствие чего он отекает и воспаляется. Это вызывает появление замкнутого круга, когда воспаление корешка приводит к еще большему его защемлению.
Симптомы
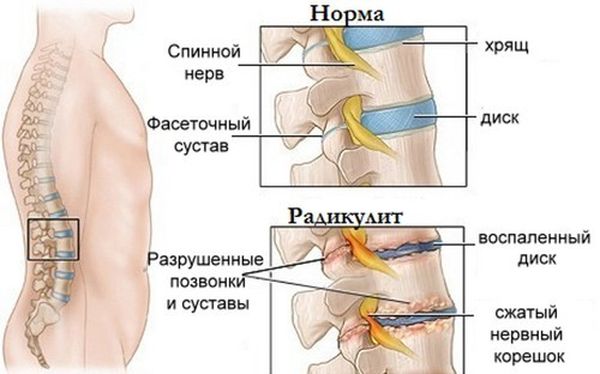
Обострение радикулита в первую очередь проявляется болевым синдромом. Локализация боли зависит от анатомического вида радикулита:
- При пояснично-крестцовом типе боль появляется в области поясницы, с иррадиацией в ягодицу и всю нижнюю конечность. Обычно симптом ослабевает, если согнуть ногу, и усиливается при сгибании и разгибании позвоночника или повороте спины. Стоит отметить, что этот вид радикулита встречается наиболее часто.
- Шейно-плечевой радикулит проявляется болью в затылке, верхней части спины, с иррадиацией по ходу верхней конечности. Болевой симптом усиливается при повороте головы.
- Грудной тип встречается довольно редко, боль при этом локализуется по ходу межреберных нервов.
Специфическим для приступа радикулита является усиление боли при движении.
Кроме боли, приступ радикулита может проявляться нарушением чувствительности в пораженном участке в виде парестезии. Больного беспокоит онемение, чувство «ползания мурашек», жжения, похолодание конечности.
Врач при осмотре может выявить патогномоничные симптомы натяжения, такие как симптом Ласега, Нери, Дежерина. Их принцип базируется на растягивании нервного волокна. При радикулите они положительные, потому что защемление корешка приводит к уменьшению длины нервного волокна.
Как снять приступ
Первая помощь при радикулите заключается в ограничении травмирующих движений и принятии лежачего положения на твердой поверхности. Обычно под матрас кладут какую-то жесткую основу, и больной несколько дней соблюдает постельный режим.
После фиксации позвоночника положением, необходимо позаботиться об обезболивании. Обезболивающие препараты при радикулите чаще всего применяются в трех формах: таблетки, уколы и мази. Начинать рекомендуется с приема пероральных средств, они всегда доступны и просты в использовании. Обычно назначаются препараты из группы НПВС (нестероидные противовоспалительные средства):
- «Ибупрофен». В качестве первой помощи можно выпить сразу 2 таблетки. Противопоказан при сопутствующих заболеваниях желудка и двенадцатиперстной кишки;
- «Диклофенак». Препарат часто используется при заболеваниях опорно-двигательного аппарата, обладает сильным анальгезирующим эффектом. Обычно для уменьшения боли достаточно 1–2 таблеток по 0,05 г, максимальная дозировка составляет 150 мг;
- «Нимесил». Для применения необходимо растворить порошок в небольшом количестве воды. Обычно применяют по 1 саше, при необходимости можно повторить через 6 часов.
Если таблетки не помогают, то следующим этапом лечения будет применение инъекционных форм.
Хорошо обезболивает препарат «Мовалис», его вводят по 1 ампуле внутримышечно. Это селективный ингибитор ЦОГ, благодаря чему его можно применять при патологии желудочно-кишечного тракта. Кроме него, можно использовать инъекционные формы «Найз» и «Диклоберл».

Если консервативное лечение острого радикулита не приносит эффекта, необходимо задуматься о применении новокаиновой блокады. Это технически сложная процедура, при которой в ткани, окружающие защемленный нервный корешок, вводят «Новокаин». Это позволяет полностью избавить от боли на довольно длительный срок. Однако следует помнить, что проводить эту процедуру должен исключительно опытный врач-травматолог.
После снятия острого приступа лечение можно продолжить применением обезболивающих и согревающих мазей. Например, «Вольтарен», «Финалгон», «Нурофен». Также положительный эффект оказывает применение тепла в виде согревающих поясов, компрессов, растираний. Однако использовать такие методы можно только при условии, что диагноз клинически подтвержден и исключены другие патологии.
Видео «Упражнения от боли в пояснице»
Из этого видео вы узнаете, как избавиться от боли в пояснице с помощью гимнастических упражнений.
Пояснично-Крестцовый Радикулит — Лечение Йогой
Вообще, конечно, упражнения для лечения пояснично-крестцового радикулита (ишиас, невралгия седалищного нерва) нужно применять разумно, осторожно, и предварительно согласовав с врачом. Ниже я просто привожу ориентировочные позы йоги, которые можно использовать для облегчения болевых симптомов, да и для укрепления спины в целом.
Опять же, упражнения йоги подойдут не во всех случаях, поэтому врачебная консультация необходима.
Йога может помочь при спазме грушевидной мышцы. Также есть йога асаны, которые используют физиотерапевты для облегчения болей, вызванных грыжей межпозвоночного диска. Я, кстати, уже писал о йоге при межпозвоночной грыже. В некоторых случаях также рекомендуются растяжки подколенных сухожилий.
Как Лечить Пояснично-Крестцовый Радикулит При Помощи Йоги
Йога, конечно, не единственный вариант, можно посмотреть и лфк при пояснично крестцовом радикулите, но разу уж я сам занимаюсь йогой, то эту тему и рассмотрим. Итак, собственно, позы йоги.
 1. Поза голубя на стуле (Капотасана, упрощенная до нельзя, естественно)
1. Поза голубя на стуле (Капотасана, упрощенная до нельзя, естественно)
Эта поза, как и некоторые последующие, будут, по сути, представлять собой упражнения для грушевидной мышцы, и являться вариациями позы голубя.
Найдите стул, на котором удобно сидеть, при этом стопы полностью должны покоиться на полу, а бедра — параллельно полу. Поднимите и поместите лодыжку правой ноги рядом с коленом левой, и постарайтесь полностью расслабить правое колено, как бы дать ему «провиснуть» над полом. Выполняйте в течение удобного вам времени. Повторите то же самое с коленом левой ноги.
2. Поза игольного ушка (Сучирандхрасана)
Эту позу можно сделать, если вам не трудно лежать на полу или на кровати (на полу лучше, т.к. на кровати слишком мягко; ну, конечно, на пол нужно положить коврик для йоги или одеяло).
Сначала сгибайте правое колено, подтягивая его к себе, до тех пор, пока правая стопа не будет стоять на полу. Затем согните левую ногу, и поместите левую лодыжку на бедро правой ноги. Если уже чувствуете растяжку, задержитесь в этой позе. Если еще недостаточно, приподнимите правую ногу и подтяните к себе. При этом помогайте руками, обхватив бедро или голень правой ноги.
Когда подтягиваете правую ногу к себе, расслабьте левую, особенно колено. Подтягивание на себя делается на выдохе. В позе максимального растяжения задержитесь на комфортное для вас время, дыша свободно. На выдохе опустите ногу на пол. Повторите с другой ногой.

 3. Поза голубя — основная (Эка Пада Раджакапотасана)
3. Поза голубя — основная (Эка Пада Раджакапотасана)
Если гибкость позволяет, можно выполнить уже основную позу голубя. Делать лучше на коврике или, по кр. мере. подстелить одеяло под переднюю ногу. В данном контексте это опционная поза, и ее технику я еще опубликую на сайте.
4. Поза коровы на стуле
Название звучит, конечно, забавно, но выглядит поза вполне изящно. Кстати, в цигун есть похожее упражнение, работающее в связке позвоночник — дыхание.
Это упражнение можно делать, если врач рекомендовал растягивание спины для лечения грыжи межпозвоночного диска. Эта и следующие две позы будут строиться на одной основе или по одному принципу — прогиб спины.
Версия со стулом подойдет для тех, кому сложно лежать на полу. Или с нее можно начинать этот цикл поз всем — для разогрева.
Сядьте на удобный стул, стопы на полу, руки на коленях. На вдохе прогнитесь так, чтобы грудь подалась вперед и вверх, и в области поясницы чувствовался прогиб. Не делайте упражнение резко — все плавно и аккуратно. Задержитесь на удобное для вас время, затем, на выдохе, вернитесь в исходное положение и расслабьтесь. Повторите несколько раз.

5. Поза кобры (Бхуджангасана)
Подходит для тех, кто может без неприятных ощущений лечь на пол. Технику позы кобры можно посмотреть здесь: Поза Кобры — Бхуджангасана

Примечание: делайте позу медленно и без рывков; прогибайте спину до тех пор, пока не испытываете дискомфорта.
6. Поза Сфинкса
Вообще эта поза считается упрощением позы кобры (или позы змеи — иногда по-разному называют).

Выполняете так же, как и Бхужангасану, только приподнявшись, останавливаетесь в положении с упором на локти (т.е. локти и ладони покоятся на полу, тело приподнято, бедра также на полу). Локти располагаются прямо под плечами.
7. Дандасана — поза палки
Под этим названием есть разные позы; рассмотрим одну, в которой делается упор на растяжку подколенных сухожилий. Подобная растяжка помогает бороться с болью, когда имеет место вертеброгенный пояснично крестцовый радикулит. Важно помнить, что при наличии грыжи межпозвоночного диска, нужно избегать наклонов вперед. К чему это? Просто из данного варианта Дандасаны часто выполняют, например, Пасчимоттанасану, т.е. полный наклон вперед, к ногам. В данном случае наклон делать не нужно.

Подложите под пятую точку одеяло, упритесь в пол руками по обеим сторонам от бедер, спину старайтесь держать прямой, как и голову, взгляд направлен вперед, поднимите носки вверх, тем самым потянув подколенные сухожилия (это делается на вдохе, на выдохе — расслабление).
8. Супта-падангуштхасана
Еще одна поза для растяжки подколенных сухожилий и мягкого воздействия на поясницу. Вообще-то, нельзя сказать, что это простая поза, хотя, использование ремня для йоги существенно облегчает ее выполнение.

Лягте на спину, на вдохе поднимите ногу (вторая на полу). В идеале, нужно захватить рукой большой палец ноги. Если это не возможно, воспользуйтесь ремнем для йоги — оберните его вокруг стопы, и держите руками. Поднятую ногу сохраняйте прямой. Поднимайте на выдохе, опускайте тоже на выдохе, в конечном положении дышите нормально. Повторите с другой ногой.
Комплекс примерный, имеет необязательные позы йоги. Как уже говорилось выше, лучше согласуйте его с лечащим врачом перед тем, как начать заниматься на регулярной основе.
Проявление и лечение пояснично-крестцового радикулита
Частым поводом обращения к врачу является боль в спине (дорсалгия), особенно в пояснично-крестцовой области. Механизм ее развития может быть разный. Если болевой синдром возникает из-за ущемления или воспаления корешков спинно-мозговых нервов, это состояние называется радикулитом или радикулопатией.
 В пояснично-крестцовом отделе позвонки массивные, межпозвоночные диски между ними имеет меньшую высоту, чем в вышележащих отделах. Именно на эту область ложится максимальная нагрузка при поворотах, наклонах туловища, неправильном подъеме груза. Все это обуславливает частое поражение поясничных позвонков, дисков и нервных корешков, выходящих между соседними позвонками.
В пояснично-крестцовом отделе позвонки массивные, межпозвоночные диски между ними имеет меньшую высоту, чем в вышележащих отделах. Именно на эту область ложится максимальная нагрузка при поворотах, наклонах туловища, неправильном подъеме груза. Все это обуславливает частое поражение поясничных позвонков, дисков и нервных корешков, выходящих между соседними позвонками.
Причины
К радикулиту могут привести:
Самой частой причиной ущемления корешков в поясничном отделе являются дегенеративные изменения позвонков и межпозвоночных дисков (остеохондроз).
Диск при этом становится менее упругим, низким и уже не удерживается между соседними позвонками из-за разрушения наружной оболочки. Возникают выпячивания (протрузии) или выпадения структур диска (грыжи). Они сдавливают и оттесняют нервный корешок, приводя к натяжению, воспалению, ишемии этого образования. Возникает дискогенный радикулит.
На самих позвонках образуются костные шипы, усики, разрастания краевых площадок. Все это сужает и деформирует отверстия для выхода корешков, а при движениях выросты травмируют корешки. Такой радикулит является компрессионным.
Ущемление корешка происходит остро после неудачного поворота, прыжка, резкого разгибания в пояснице, подъема тяжести, при спазме поясничных околопозвоночных мышц на фоне длительного неудобного положения тела, иногда на фоне стресса.
Воспаления и опухоли дают картину подострого развития радикулита, обычно присутствуют те же провоцирующие моменты.
Проявления радикулита
 Радикулит – это в первую очередь болевой синдром. Боль односторонняя, сильная. Из-за нее возникает наклон тела в противоположную сторону (чтобы расширить расстояние между позвонками), резко ограничиваются движения в поясничном отделе. Боль может отдавать в ягодицу, бедро, спускаться к подколенной ямке.
Радикулит – это в первую очередь болевой синдром. Боль односторонняя, сильная. Из-за нее возникает наклон тела в противоположную сторону (чтобы расширить расстояние между позвонками), резко ограничиваются движения в поясничном отделе. Боль может отдавать в ягодицу, бедро, спускаться к подколенной ямке.
Мышцы в пояснице напряжены, походка прихрамывающая, щадящая пораженную сторону. Остро возникшая боль только в поясничной области (по типу прострела) называется люмбаго. Если она появилась при наклоне туловища, человек иногда не может выпрямиться.
Есть неврологические проявления – симптомы натяжения Ласега , Нери и др., изменения сухожильных рефлексов, кожной чувствительности и силы мышц. Иногда возникают умеренные признаки воспаления – повышение температуры тела, недомогание.
Острая форма ущемления корешка может перейти в хроническое течение, в этом случае будут нарастать неврологические признаки со снижением силы в ногах и начнется атрофия мышц.
Радикулит приводит к временной нетрудоспособности и требует комплексного лечения.
Принципы лечения
Направления воздействия при лечении острой стадии радикулита:
В первые дни заболевания нельзя давать физическую нагрузку на пораженную область. Поэтому лечебная физкультура допустима только после уменьшения остроты процесса, в периоде восстановления и реабилитации. При этом она необходима в первую очередь для коррекции патологических установок и комплексов движений, укрепления мышечного паравертебрального корсета, то есть для профилактики повтора ущемления корешков.
При хроническом радикулите терапия в период обострения проводится как и лечение прострела. Но позже обязательно включатся меры для уменьшения постоянной компрессии корешка.
Лечение может включать в себя:
Предпочтение отдается консервативным методам лечения, при этом одновременно применяются препараты из разных фармакологических групп и различные немедикаментозные методики.
Операция показана при отсутствии эффекта от комплексного консервативного лечения в течение 1,5 месяцев, при быстром нарастании слабости в ноге и при присоединении нарушения работы мочевого пузыря и сфинктера прямой кишки. Это может быть эндоскопическая дискэктомия (удаление диска), ламинэктомия (удаление части позвонка, ущемляющего корешок).
Лекарства при радикулите
При остром радикулите и при обострении хронического процесса применяют разные препараты. К ним относятся:
Применяется комбинация различных средств. Это оказывает многостороннее воздействие и позволяет сократить период острой боли. При инфекционной природе обязательно воздействие на возбудителя, для чего с учетом этиологии назначают антибиотики, вакцины или сыворотки.
Снижение интенсивности боли необходимо не только для субъективного улучшения самочувствия, но и с лечебной целью. Боль вызывает защитное напряжение мышц. Длительное тоническое напряжение приводит к отеку тканей и сдавлению расположенных рядом структур, в том числе и нервных корешков.
 Боль можно снизить путем блокады болевых рецепторов, ограничения количества нервных импульсов, идущих в центральную нервную систему, уменьшения выраженности воспалительных реакций и отека. Предпочтение отдается средствам с несколькими механизмами воздействия.
Боль можно снизить путем блокады болевых рецепторов, ограничения количества нервных импульсов, идущих в центральную нервную систему, уменьшения выраженности воспалительных реакций и отека. Предпочтение отдается средствам с несколькими механизмами воздействия.
НПВС являются препаратом первого ряда при терапии радикулита, снижая выработку медиаторов воспаления и уменьшая отек тканей. Таким образом, они оказывают и болеутоляющий, и лечебный эффект. К ним относятся Диклофенак, Ибупрофен, Напроксен, Кетопрофен, Аркоксиа, Мовалис, Вольтарен и многие другие. Некоторые из них выпускаются не только в таблетированной форме, но и в виде растворов для инъекций, мазей и гелей для наружного применения над очагом воспаления и повреждения.
При терапии НПВС нужно соблюдать суточную и возрастную дозировку, контролировать картину ОАК и состояние желудочно-кишечного тракта. Препараты этой группы могут вызывать поражение слизистой желудка и двенадцатиперстной кишки (вплоть до язв), иммуноаллергическое повреждение печени, склонность к кровотечениям. Наличие в анамнезе аспиринзависимой бронхиальной астмы, язвенной болезни желудка ограничивают применение этих средств.
Из обезболивающих используют Кетонал, Кетанов. Они обладают достаточно быстрым и мощным эффектом. При сильной боли на короткое время назначают наркотические анальгетики.
Учитывая выраженность боли при радикулите, широко применяются лечебные блокады с использованием анальгетиков, стероидов с добавлением витаминов. Вводят строго дозированную смесь Новокаина (Лидокаина), кортикостероидного средства и одного из витаминов группы В (Тиамина В1 или Цианкобаламина В12).
Применение блокад позволяет уменьшить или купировать боль очень быстро, часто даже во время процедуры. Препараты при этом поступают в область поражения, действуя непосредственно на корешок. Блокируются нервные импульсы, снимается отек, улучшается кровоснабжение за счет расширения сосудов.
Лекарства при блокадах могут вводиться:
При радикулитах рекомендовано применять также миорелаксанты (Мидокалм, Метокарбомил, комбинированный препарат Скутамил). Они позволяют уменьшить рефлекторный мышечный спазм, расслабляя скелетную мускулатуру и не влияя на внутренние органы. Противопоказаны они при миастении, выраженном замедлении ритма сердца.
Для улучшения кровоснабжения и питания тканей могут быть назначены сосудистые препараты – Эуфиллин, Пентоксифиллин (Трентал). При остром состоянии они обычно применяются внутривенно. Противопоказаниями являются нарушения ритма сердца и выраженные нарушения работы печени.
При развитии периферических парезов используют Прозерин, Дибазол, помогающие восстановить двигательную функцию.
Широко используются средства для нанесения на кожу. Они бывают 3 видов:
 Применение нестероидных средств в мазях дает меньший эффект, но снижает риск побочных явлений по сравнению с таблетками и уколами .
Применение нестероидных средств в мазях дает меньший эффект, но снижает риск побочных явлений по сравнению с таблетками и уколами .
Лечение радикулита – это использование различных препаратов, дополненное широким спектром немедикаментозных мер.
Немедикаментозное лечение
Обеспечение покоя пораженной области является важнейшим условием. Это снижает риск ущемления соседних корешков, помогает справиться с мышечным спазмом и уменьшить боль. Недопустимы попытки «разработать» поясницу, в остром периоде противопоказаны различные упражнения. В первые сутки оптимален полупостельный режим, сон на ровном полужестком основании с подложенным по матрас щитом, ограничение движений и поддержка спины при помощи съемного корсета . Подъем с кровати должен осуществляться без скручивающих движений торса, только поворотом всего тела.
В первые сутки часто облегчает боль местное охлаждение при помощи завернутых в ткань мешочков со льдом или камфорных смазываний кожи. В последующем рекомендуют прогревания и ношение специальных поясов из шерсти (овечьей, собачьей, верблюжьей).
Врачом может быть назначено вытяжение собственным весом. Для этого щит кровати приподнимают, чтобы головной конец стал выше на 30-40º. Надеваемые через подмышки кольца фиксируют верхнюю часть тела, а вес туловища растягивает межпозвоночные промежутки, уменьшая давление на корешки.
Мануальная терапия допустима при компрессионном радикулите. Если же ущемление имеет дискогенную природу, то применяют только отдельные методики. А в случае грыжи диска и вовсе желательно не использовать этот метод лечения при остром состоянии.
Физиотерапию разрешено использовать уже в первые сутки. Это могут быть:
 При помощи электрофореза можно вводить противовоспалительные, анестезирующие вещества и микроэлементы (литий, медь). А в подострой стадии дополнительно используют электрофорез лечебной грязи, грязевые аппликации, лечебные ванны.
При помощи электрофореза можно вводить противовоспалительные, анестезирующие вещества и микроэлементы (литий, медь). А в подострой стадии дополнительно используют электрофорез лечебной грязи, грязевые аппликации, лечебные ванны.
Массаж проводится после снижения остроты боли, вскоре к нему присоединяется ЛФК под контролем врача и инструктора. Начальные упражнения проводят еще в кровати, в последующем объем нагрузки увеличивается.
Лечение радикулита должно быть интенсивным и комплексным, с использованием различных препаратов, мазей, немедикаментозных способов. В реабилитационном периоде необходимо продолжать терапию для восстановления нервной проводимости по корешку, увеличения объема движений, укрепления мышц и предупреждения повторного ущемления.
Для профилактики пояснично-крестцового радикулита следует оптимизировать рабочую нагрузку, избегая скручиваний, резких разгибаний туловища, длительного пребывания в неудобной позе. При необходимости подъема тяжестей основная нагрузка должна ложиться на мышцы бедра, а не на поясницу, то есть поднимать груз надо из полуприседа с вертикальным положением тела. Необходима также комфортная окружающая температура без сырости и сквозняков.
Источники:
http://sustavbol.ru/radikulit/lechenie-obostreniya-1071/
http://denissvetlichny.ru/poyasnichno-kresttsovyiy-radikulit-lechenie-yogoy/
http://proartrit.ru/projavlenie-i-lechenie-pojasnichno-kresttsovogo-radikulita/



